
いえケア 編集部
在宅介護の総合プラットフォームいえケアです。
いえケア編集部では主任介護支援専門員としての地域包括支援センター相談員や居宅介護支援事業所管理者などの介護分野での経験を活かし、在宅介護に役立つ記事を作成しております。
ケアマネジャーの仕事内容とはどのようなものか、実は意外と知られていないのが現実です。
それだけに、どこからどこまでが業務範囲なのか、正しく理解できている人は介護業界の中でも少ないです。「何でもケアマネに相談しよう」「とりあえずケアマネに任せておこう」という意識がケアマネジャーの業務量を増やし、業務範囲の境界をわかりにくくしている現状があります。
今、厚生労働省で行っている検討会では、ケアマネジャーの業務範囲の明確化をテーマに議論がされています。ケアマネジャーの仕事内容とは何か、本来明確であるはずの業務範囲をもう一度再確認することが必要です。
【この記事を読んでほしい人】
- ケアマネジャーは何をする人か知りたいご利用者様・ご家族様
- ケアマネジャーのシャドーワークの実態について興味がある関係者様
- 自分たちの仕事を明確化し、再確認したいケアマネジャー様
【この記事で伝えていること】
- ケアマネジャーの仕事内容について
- ケアマネジャーのシャドーワーク、その実態について
ケアマネジャーとは?
ケアマネジャー(介護支援専門員)は、介護保険制度のもとで、要介護者やその家族が適切な介護サービスを受けられるよう支援する専門職です。ケアマネジャーの主な役割は、利用者の生活状況を把握し、最適なケアプラン(居宅サービス計画書)を立案し、サービス提供者との調整を行うことです。高齢化社会が進み、独居や高齢者のみの世帯が増加する中、ケアマネジャーは介護を必要とする方々や、その介護者、またはそれを支援するサービス事業者や行政・地域社会にとって欠かせない存在となっています。
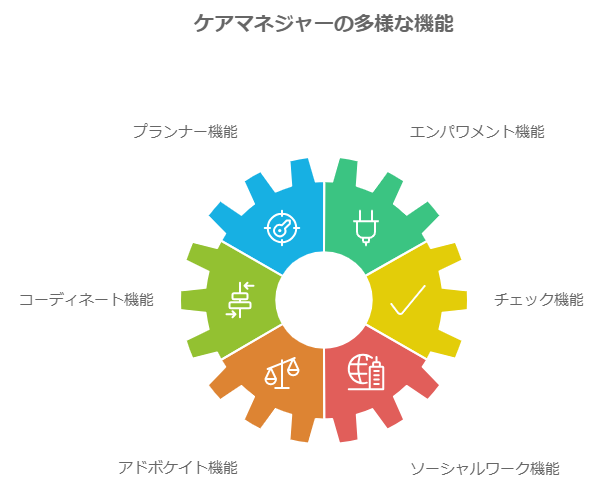
ケアマネジャーは、「ケアプラン作成業」だと言われることもあります。そのこと自体は間違いではありません。ただ、ケアプラン作成という中には様々な役割も内包しています。
| ケアマネジャーの機能 | 説明 |
| プランナー機能(プラン作成) | 利用者ごとに個別のケアプランを作成します。これまでの生活歴や病歴、本人の強みや想いなどを理解し、一緒に目標を考え、ケアプランという形にまとめます。これが在宅生活の大きな指針となります。 |
| エンパワメント機能(能力を引き出す) | 利用者自身の動機付けや意欲向上などを行います。本人が自立支援の必要性を認識し取り組めるように意識づけ、促していきます。 |
| コーディネート機能(連絡調整) | ケアプランが実施されるよう、サービス事業所や医療機関、行政機関との調整を図ります。様々な社会資源との連絡調整が必要になります。 |
| チェック機能 | サービスが適正に提供されているかを確認します。給付管理を行うことで、事業者による過剰請求や不正請求を防止するチェック機能を担います。 |
| アドボケイト機能(権利擁護) | 認知症や精神疾患、言語障害など意思の表出や伝達が困難な利用者の代弁者としての機能を果たすこともあります。ケアプランをもとに、本人の権利を守り、現状や思いを表現します。 |
| ソーシャルワーク機能 | 個別的な支援だけでなく、地域全体の課題解決にも取り組みます。地域ケア会議などを通して、社会資源の発掘や、地域介護力の向上などにも協力します。 |
ケアプラン作成と一口に言っても、ケアマネジャーにはこのような様々な役割を果たしています。対象者の利益だけでなく、社会全体の課題解決に果たす貢献も大きく、介護保険制度の要として重要な役割を占めています。
意外と知っているようで知らないケアマネジャーの仕事内容について、次の章でより掘り下げつつ、わかりやすく解説します。
ケアマネジャーの仕事内容
ケアプランの作成と管理
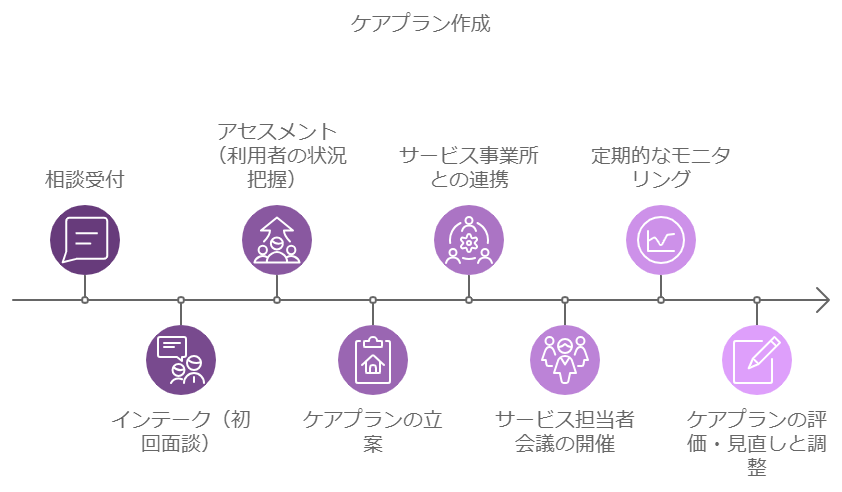
ケアマネジャーは、利用者の状況やニーズに合わせたケアプランを作成し、目標設定を行います。そして、目標達成に近づけるようにケアプランを管理、PDCAを回しながら改善を進める責任を負います。これら一連の流れをケアマネジメントプロセスと言います。
ケアマネジメントプロセスの一連を細かく見ていきましょう。
ケアプラン作成の具体的なプロセスは以下の通りです。
- 相談受付
対象者もしくはその家族等からの相談を受け付けます。地域包括支援センターや行政機関、医療機関などを通して相談を受け付けることが多いですが、直接相談を受けるケースもあります。 - インテーク(初回面談)
初回面談を行います。ケアマネジャーは自身の役割や事業所の特徴などを説明しつつ、一緒に課題解決を目指していくことについて合意形成します。 - アセスメント(利用者の状況把握)
利用者の状況を確認します。身体機能や生活環境、家族構成、経済状況、医療情報など、多角的な情報を収集します。本人の思いや家族の思いを確認し、ケアプラン作成に必要な情報を収集します。 - ケアプランの立案
利用者のケアプランを作成します。本人の目標を軸に、それを達成するために必要なサービスやその頻度や内容、留意点などをまとめていきます。介護保険サービスだけでなく、インフォーマルサービスや医療機関などの役割も位置付け、効率的な支援を行います。目標達成のために必要な期間設定を行い、実現可能性のあるプラン作成を行います。 - サービス事業所との連携
ケアプランに位置づけたサービス事業所と連絡、調整を行います。スケジュール調整やサービス内容についての確認を行います。利用者がデイサービスや通所リハビリの事業所を見学できるよう調整するなどのサポートも行います。 - サービス担当者会議
利用者・家族・サービス事業所・その他関係者などで一堂に会し、サービス担当者会議を開催します。ケアプランについて説明し、目標や留意点を共有します。本人の同意を得て、ケアプランが正式に承認されます。 - 定期的なモニタリング
ケアプランが適切に実施されているか、定期的に確認することが求められます。月に一回、利用者の自宅を訪問し、サービス実施状況や目標の進捗状況について確認します。 - ケアプランの評価・見直しと調整
必要に応じてケアプランを評価し、調整を行います。利用者の状態変化などにより、新たな課題が発生することもあります。緊急的な対応も含め、情報を正確に把握し適切な対応を行うことが必要です。

このような一連の流れでケアプランは進行しています。
ケアプランは作成するだけで終わりではなく、常に評価と改善を繰り返すPDCAサイクルで回っています。P(PLAN:計画作成)→D(Do:サービス実施)→C(Check:モニタリング)→A(ACTION:評価と見直し)というサイクルで成り立っています。
しかし、要介護高齢者という、状態が変動しやすく、周囲の環境にも左右されやすい不確実性の高い対象をマネジメントするため、このサイクルは一定周期で回るものではなく、状況によっては頻回な修正を必要とされる場合もあります。ケアプランの作成は、プランを書き出して終わりではなく、高度なマネジメント能力が求められる仕事なのです。
サービス事業所との調整

サービス事業所との連絡調整も大きなケアマネの仕事のひとつです。
ケアプランの目標達成のためにはサービス事業所の協力が欠かせません。どのような事業所に依頼するか、どのようなサービスを、どの時間帯やどの曜日で、どのくらいの頻度で提供するか。また、どのような点に注意して、どのような点を改善していきたいか。細かいサービス事業所との連絡調整が必要になる部分があります。
また、サービス事業所からの報告などを通して状況を把握、ケアプランの見直しなどを行う場合もあります。
一人の利用者の支援には多くの方が関わりますので、それらをチームとして構成し、その効果を最大化していくためにはケアマネジャーによる舵取りが重要になります。
行政機関・医療機関等の関係機関との連携

行政機関や医療機関等との連携が必要になる場面もあります。
行政機関に対しては、要介護認定の申請や困難事例などの対応など、様々な場面で連携することが必要です。地域包括支援センターとも連携しつつ、課題解決に努めます。
また、医療機関との連携も重要です。医療的な情報をケアプランに反映させることや、受診の促し、専門医療機関の提案なども行います。入退院時の情報連携やカンファレンス参加など、医療との間の切れ目のない支援を行います。医療も含めた他職種連携はケアマネジメントにとって重要な要素のひとつです。
ケアマネジャーは行政や医療との橋渡しをする役割を担うこともあります。
ケアマネジャーは利用者の自立支援のために様々な役割を担っていることがわかります。
居宅ケアマネと施設ケアマネの違い

ケアマネジャーの勤務場所は居宅介護支援事業所だけではありません。他にも以下のような場で勤務しています。
- 特別養護老人ホーム
- 介護老人保健施設
- 小規模多機能型居宅介護
- 看護小規模多機能型居宅介護
- グループホーム
- 地域包括支援センター
- 行政機関 など
勤務する場所が異なれば、ケアマネジャーの働き方も変わります。
介護保険施設で勤務するケアマネジャーは施設ケアマネと呼ばれます。施設内に入所する利用者のケアプラン作成を行います。
居宅ケアマネ同様に利用者のケアプランを作成しますが、基本的にはほぼ施設内のサービスで完結できるプランが多く、連絡調整や社会資源の活用という部分はかなり限定的です。また、訪問・モニタリングに関しても施設内に入居している利用者が対象なので、移動時間もかかりません。環境などによる外的な要素の影響を受けることも少ないです。
ただし、施設ケアマネは最大100人のケアプラン作成をすることもあります。居宅ケアマネであれば、最大でも49件ですので、その差は倍以上になります。施設ケアマネには施設ケアマネの仕事の難しさもあります。
ケアマネジャーの一日
では、ケアマネジャーの一日の仕事はどのように進むのか、ある日のケアマネジャーの一日の仕事内容にスポットを当てて紹介します。
| 時間 | 行動 | 詳細 |
| 出勤前 | 準備 | 一日の予定の下準備や予定の再確認、情報収集など |
| 09:00 | ミーティング | 事業所内で確認事項を伝達 |
| 10:00 | モニタリング訪問 | 訪問介護と福祉用具のサービスを利用している利用者宅へ訪問。サービスが順調に動いている状況を確認。 |
| 11:00 | モニタリング訪問 | 別の利用者宅への訪問。状態の悪化によりサービス内容の修正が必要な状況が判明。ケアプラン修正に関する提案を行う。 |
| 11:30 | 事業所との連絡調整 | サービス事業所との連絡。サービス内容・スケジュールの調整を依頼。 |
| 12:30 | 昼休憩・昼食 | 事務所に戻って少し遅めの昼食。 |
| 13:30 | モニタリング記録作成・ケアプラン修正 | モニタリングの結果を受けて、ケアプランの修正を行い、作成書類を印刷。 |
| 14:30 | サービス担当者会議 | 新規利用者のサービス担当者会議。各事業所からの意見を集約、ケアプランの同意形成。サービス利用をスタートすることとなる。 |
| 16:30 | 退院前カンファレンス | 病院にて、入院中の利用者の退院前カンファレンスに参加。医師やリハビリ職員からの説明を受け、退院日が決定。退院後のサービス内容についてまとめる。 |
| 18:00 | 記録 | 退院に向けてのサービス調整。サービス担当者会議録やカンファレンス議事録をまとめる。 |
| 退社 | 一連の業務を終え、スタッフ間での情報共有。翌日の準備、退社。 |

以上のようにケアマネジャーの仕事は複数の利用者の支援を同時進行で進めていきます。マルチタスクでの業務が常に求められます。標準35件、最大49件の利用者を担当しているため、常に情報を整理しておかなければいけません。
またケアプランに関連する書類作成や行政に提出する書類、記録などの文書作成の負担も非常に大きいのが特徴です。文書の内容に不足があれば、行政による指導や監査でチェックされ、介護報酬の返戻や最悪の場合は指定取り消しなどの重い処罰が待っています。
行政からの厳しい運用ルール規制や指導、利用者からの過度な要求、サービス事業者からの期待や要望、医療機関による無理解。様々な課題に押しつぶされそうになりながらも、利用者を支援を続けています。このような状況から、ケアマネジャーの仕事内容が肥大化し続けているのです。
ケアマネジャーの仕事が事務的で冷たく感じるというのはそういった背景も原因にあります。
ケアマネジャーのシャドーワークの実態
ケアマネジャーが抱えるシャドーワークとは

ケアマネジャーの仕事内容について、大きな問題になっているのが、シャドーワークです。
ただでさえタスクの多いケアマネジャーの仕事ですが、それにもまして大きな負担となっているのが、シャドーワークと呼ばれる本来ケアマネジャーが行う職務外の業務です。
シャドーワークは、本来のケアマネジャーの職務外の業務、目には見えない業務を意味します。シャドーワークをいくらやったところで、利用者数と加算によって決定される介護報酬では一円の利益にもならず、ボランティアとして行っている業務がシャドーワークです。これが無報酬であると知りながら、やむに已まれず行っている業務があるのです。
ケアマネジャーの業務範囲外な業務に関しても、緊急性が高い場合や、他にできる人がいない状況などではケアマネジャーが対応せざるを得ません。ケアマネジャーの業務でもないのに、ケアマネジャーがせざるを得ないのは、地域の持つ社会資源の脆弱さと、ケアマネジャーの業務に関する周囲の無理解が原因です。
また、ケアマネジャー自身も、この業務が業務範囲外と知っていながらそれを甘んじて受け入れる方が一定数います。ただ、その業務範囲外で行ったことで何かの不利益を被る方がいて、事故や裁判に発展したときに、ケアマネジャーを守ってくれる人は誰もいないかもしれないのです。そんなリスクを抱えながら、シャドーワークを行っているのがケアマネジャーの現状です。
シャドーワークで疲弊していくケアマネとケアマネ不足の問題
ケアマネジャーがシャドーワークのために時間や労力を奪われ、本来業務に集中できない。この状況が続き、ケアマネジャーが疲弊し、バーンアウトしているのが現状です。これは、ケアマネのシャドーワーク問題として、厚生労働省の検討会でも議論されています。
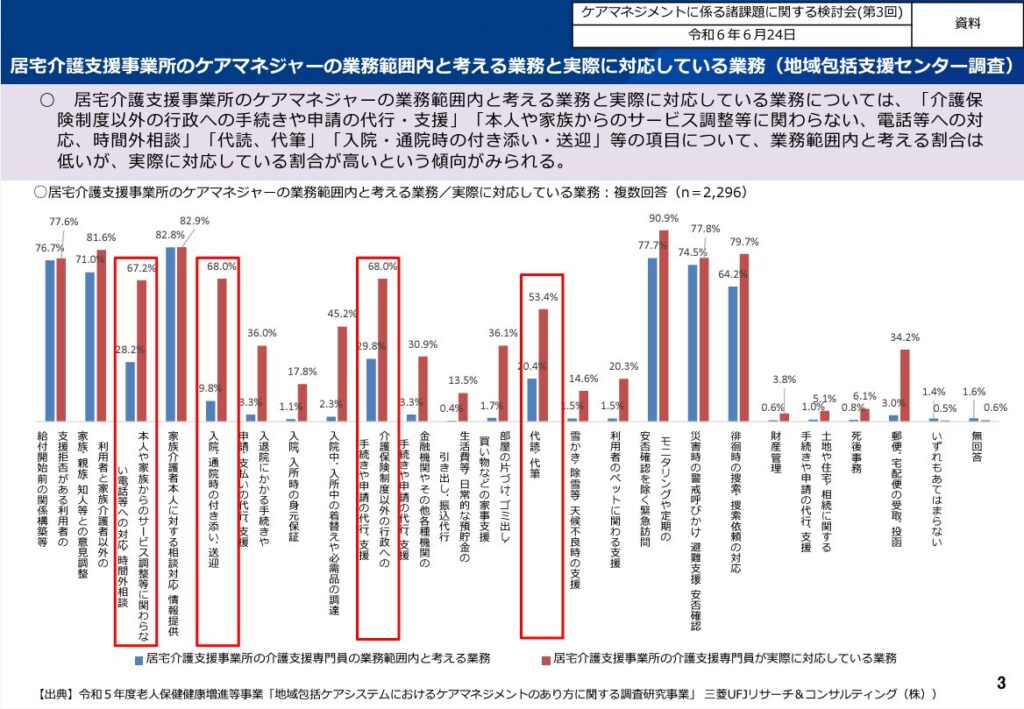
(参照:第4回ケアマネジメントに係る諸課題に関する検討会 資料)
厚生労働省の検討会であっても、ケアマネ業務に対して無理解な委員も多く、「ケアマネのシャドーワークが多いのは信頼性の表れ」であるとして、シャドーワークを容認する態度を示す方や、むしろケアマネの業務範囲を広げるべきという声もあります。
ただ、現実問題ケアマネジャーの人数は減り続けており、ケアマネが不足しているために介護保険を利用できないケアマネ難民も生まれている状況です。
また、ケアマネの高齢化も進み、60歳以上のケアマネが急激に増えています。半面、45歳未満のケアマネは減少を続けています。年配のケアマネが増え、若いケアマネは減り続ける。このままいけば、60歳以上の多くのケアマネが引退を迎え、若いケアマネが増えないことから、ケアマネ不足はますます深刻化していくことが予想されます。
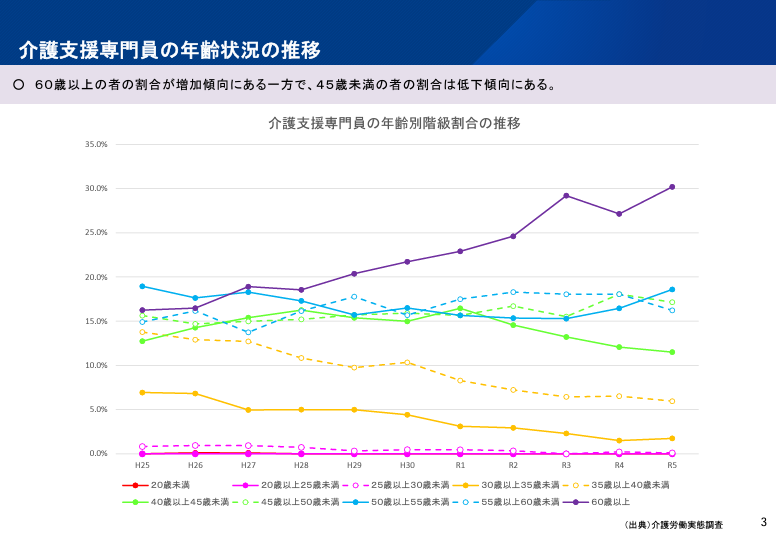
(参照:第4回ケアマネジメントに係る諸課題に関する検討会 資料)
ケアマネジャーの業務を明確に分けるべきだという意見では、以下のような業務の切り分けをする案も提案されています。
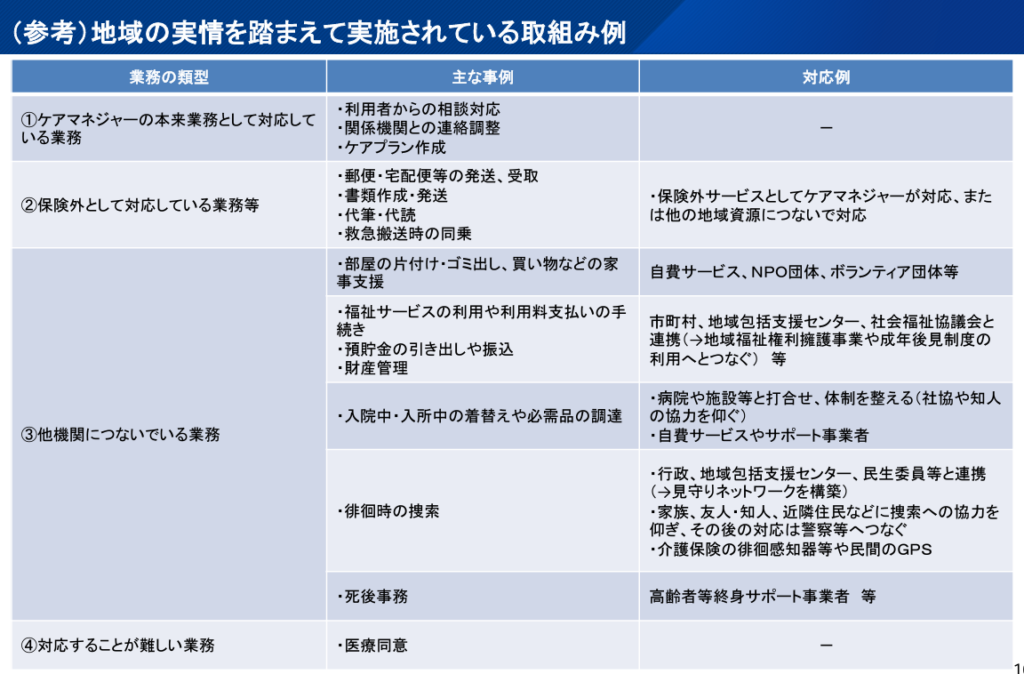
(参照:第4回ケアマネジメントに係る諸課題に関する検討会 資料)
この切り分け例を基本にするとしても、様々な団体・機関との連携が必要になり、ケアマネジャーが重要なハブになる必要があります。そして、適切な地域資源が存在しないという問題も大いにあります。
国としてもケアマネのシャドーワークの問題に取り組む姿勢がようやく見えたことに関しては大きな一歩かもしれません。
とは言いながらも、新たなケアマネの業務負担を増やしていく二枚舌は相変わらず続いているようで、ケアマネの作成するサービス利用票の書式変更が2025年4月に待ち構えています。
ケアマネジャーのシャドーワークの問題は一朝一夕で解決する問題ではありませんが、声を上げ、問題を可視化し、理解を求めていくことが必要です。
【まとめ】ケアマネジャーのやりがいと未来
ケアマネジャーの仕事内容とシャドーワークについて詳細を解説しました。
介護保険の要・介護の花形職種と言われたケアマネジャーですが、今は昔。介護職員の処遇改善が進んだために賃金格差はなくなり、むしろ賃金の逆転現象すら起きている状況。さらに、シャドーワークや膨大な書類の作成義務、不要で質の低い法定研修の義務などにより、ケアマネジャーはやりがいを奪われ、疲弊し続けています。
その結果が今のケアマネ不足という状況を招いているのです。
この状況を打開しない限り、ケアマネジャーという仕事の未来は明るくないのかもしれません。

この記事を執筆・編集したのは
いえケア 編集部
在宅介護の総合プラットフォームいえケアです。
いえケア編集部では主任介護支援専門員としての地域包括支援センター相談員や居宅介護支援事業所管理者などの介護分野での経験を活かし、在宅介護に役立つ記事を作成しております。
(運営会社:株式会社ユニバーサルスペース)














コメント